Metodología para el establecimiento de metas del ODS 3 y de la reducción de sus desigualdades |
OBJETIVO DE DESARROLLO SOSTENIBLE 3:
|
La metodología propuesta a continuación presenta el algoritmo de obtención de metas, que se ha diseñado para establecer de manera simultánea metas cuantitativas para el promedio nacional de un indicador de salud del ODS 3 y para reducir sus brechas de desigualdad geográfica. Para seguir esta metodología se requieren datos relevantes desagregados geográficamente a nivel subnacional (por ejemplo, por departamentos, estados, provincias, municipios, cantones, distritos, etc.). El algoritmo parte de un criterio de progresividad proporcional en la velocidad de cambio del indicador en cuestión y genera metas de promedio y de brechas de desigualdad internamente coherentes entre sí, lo que facilita el monitoreo y la rendición de cuentas sobre el compromiso de “no dejar a nadie atrás”.
Si se dispone de información de un indicador de salud en dos tiempos establecidos (t0 y t1), es posible calcular su cambio porcentual anual promedio (CPAP) aplicando la siguiente expresión:
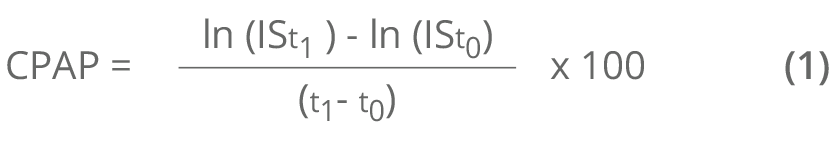
En términos generales, el valor obtenido con la expresión (1) —el CPAP— refleja la velocidad de cambio de un indicador de salud en el tiempo. Si el indicador tiene polaridad negativa (es decir, cuando un valor más bajo del indicador de salud en el transcurso del tiempo indica una situación más favorable, por ejemplo, la tasa de mortalidad), el CPAP refleja el decremento porcentual anual promedio. Si, por el contrario, el indicador tiene polaridad positiva (es decir, cuando un valor más alto del indicador de salud en el transcurso del tiempo indica una situación más favorable, por ejemplo, cobertura de atención), el CPAP refleja el incremento porcentual anual promedio.
Presuponiendo que para un indicador de salud se conoce su CPAP y un valor del indicador en un tiempo inicial (ti), se puede estimar el valor del indicador de salud en el tiempo futuro (tf) aplicando la siguiente expresión:

La estimación de un indicador de salud en el tiempo futuro se puede expresar en términos relativos (es decir, como porcentaje del valor al tiempo inicial). Esto se puede realizar al hacer uso de la expresión para el cambio porcentual (CP) del indicador entre el tiempo inicial (ti) y el tiempo futuro (tf), como sigue:
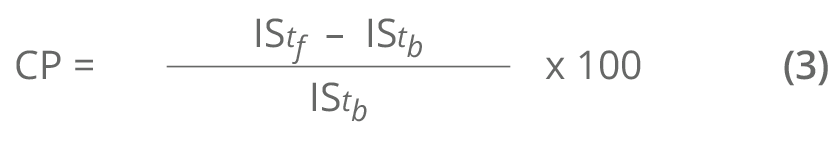
La brecha absoluta (BA) y la brecha relativa (BR) son medidas resumen simples de la desigualdad en la salud y corresponden a la diferencia y al cociente aritméticos, respectivamente, en el valor del indicador de salud entre dos grupos extremos de estratificación geográfica. Digamos que se cuenta con cuatro estratos geográficos ordenados por algún indicador de salud. Las métricas de brecha de desigualdad geográfica se calculan según las siguientes expresiones:

donde q1 es el primer estrato (que corresponde al estrato con el indicador de salud en peor situación) y q4 el cuarto estrato (que corresponde al estrato con el indicador de salud en mejor situación). La BA se expresa en las mismas unidades de medida del indicador de salud. Una BA igual a 0 denota ausencia de desigualdad. La BR se expresa sin unidades de medida (es decir, su valor representa el número de veces que el numerador queda contenido en el denominador). Una BR igual a 1 denota ausencia de desigualdad.
Paso 1. Calcular el CPAP nacional de un indicador del ODS 3 a partir de una serie temporal conocida entre el tiempo inicial y un año de referencia, aplicando la expresión (1). Paso 2. Definir los estratos geográficos:
- Ordenar los valores geográficos del indicador de salud en el tiempo inicial según su polaridad (es decir, de mayor a menor, si tiene polaridad negativa, o de menor a mayor, si tiene polaridad positiva).
- Identificar los puntos de corte que definen los estratos geográficos, sea por categorías preestablecidas (por ejemplo, por encima y por debajo de un valor referencial nacional establecido) o por grupos cuantílicos (por ejemplo, quintiles, cuartiles o terciles).
- Calcular el promedio (ponderado) del indicador de salud para cada estrato geográfico así definido.
Paso 3. Aplicar el criterio de progresividad proporcional del CPAP a cada estrato geográfico definido:
- Si el indicador de salud tiene polaridad negativa, asignar un CPAP proporcionalmente más alto cuanto más alto sea el indicador de salud del estrato, guiándose por el factor de proporcionalidad.
- Si el indicador de salud tiene polaridad positiva, asignar un CPAP proporcionalmente más alto cuanto más bajo sea el indicador de salud del estrato, guiándose por el factor de proporcionalidad.
- En todo caso, asegurarse de que el promedio aritmético de los CPAP de todos los estratos sea igual al CPAP nacional promedio en el tiempo inicial (aplicado en el paso 1).
Paso 4. Definir las metas a nivel subnacional y nacional:
- Calcular el valor del indicador de salud en un tiempo futuro para cada unidad territorial (meta subnacional), aplicando la expresión (2).
- Calcular el promedio ponderado de los valores del indicador de salud en todas las unidades territoriales en un tiempo futuro (meta nacional).
- Estos resultados representan las metas a nivel subnacional y nacional en el indicador del ODS 3 en términos absolutos. Al aplicar la expresión (3) se obtienen las metas en términos relativos.
Paso 5. Definir las metas de reducción de las brechas de desigualdad geográfica:
- Calcular la BA y la BR aplicando las expresiones (4) y (5) en los tiempos inicial y futuro.
- Obtener los cambios porcentuales de la BA y de la BR en el período aplicando la expresión (3).
- Estos resultados representan las metas de reducción de las brechas de desigualdad geográfica en el indicador del ODS 3 (metas distribucionales) en términos absolutos y relativos, respectivamente.
Los datos que se presentan en esta aplicación se utilizaron para construir el perfil de inequidades en la salud de la mujer, el niño y adolescente elaborado por Guatemala.[1] El ejemplo que se considera aquí corresponde a la razón de mortalidad materna (RMM), que expresa el número de muertes maternas por 100.000 nacidos vivos en un año dado. De acuerdo con el paso 1 del algoritmo de obtención de metas, el CPAP nacional de la RMM se calculó a partir de los datos de la RMM del 2009 (140 muertes maternas por 100.000 nacidos vivos) y del 2014 (113 muertes maternas por 100.000 nacidos vivos), que corresponden al promedio nacional para esos años, reemplazando estos valores en la expresión (1):
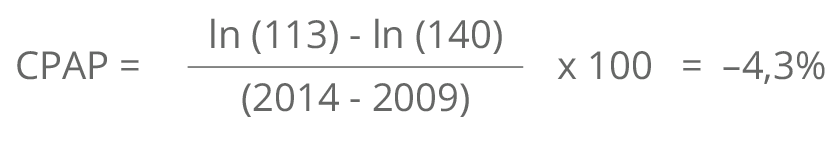
La primera columna numérica del cuadro 1 muestra los valores de la RMM en Guatemala en el 2014 por departamentos, ordenados de mayor a menor. De acuerdo con el paso 2, en función de esta distribución geográfica ordenada de la RMM inicial se han de identificar los grupos de departamentos o estratos geográficos a fin de establecer el aporte de los niveles subnacionales a la meta de RMM para el 2030.
Cuadro 1. Valores subnacionales iniciales de la razón de mortalidad materna en el 2014 en Guatemala y metas departamentales para el 2030
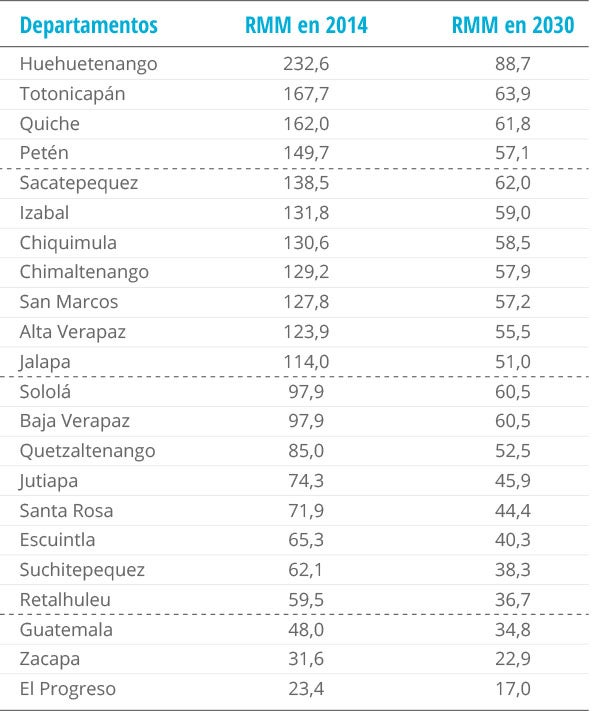
Notas: Las líneas discontinuas representan los cuatro grupos departamentales, agrupados según la magnitud de su razón de mortalidad materna en el 2014.
RMM: razón de mortalidad materna.
En esta aplicación se establecieron normativamente cuatro grupos departamentales según la magnitud de su RMM en el 2014. Estos cuatro estratos geográficos quedaron definidos sobre la base de dos criterios: 1) por un lado, un valor referencial nacional de la RMM para el 2030 calculado a partir del CPAP nacional (–4,3%) y la RMM nacional inicial (113 muertes maternas por 100.000 nacidos vivos) aplicando la expresión (2), y 2) un umbral máximo permitido equivalente al doble de la meta mundial del ODS 3 para este indicador (140 muertes maternas por 100.000 nacidos vivos). De esta manera, los cuatro estratos agrupan a los departamentos por encima del umbral máximo (grupo 1), por debajo de este pero por encima del doble del valor referencial nacional (grupo 2), por debajo del doble del valor referencial nacional pero por encima del valor referencial (grupo 3) y por debajo del valor referencial nacional (grupo 4).
Con base en el paso 3 del algoritmo, a cada uno de estos cuatro estratos geográficos se le asignó distinta intensidad de CPAP, siguiendo un criterio de progresividad proporcional: se considera que, cuanto más alta sea la RMM departamental, la velocidad de su reducción (es decir, el CPAP) debería y podría ser más alta; mientras que, cuanto menor sea la RMM, el CPAP asignado debería ser más bajo (este comportamiento obedece al llamado principio de rendimientos decrecientes). El cuadro 2 presenta los estratos geográficos definidos aplicando los criterios establecidos en esta aplicación, así como los valores de CPAP asignados a cada uno de estos cuatro grupos. Nótese que el promedio de los CPAP grupales es igual al CPAP promedio nacional obtenido en el paso 1.
Cuadro 2. Estratos departamentales y niveles de cambio porcentual anual promedio según los valores de la razón de mortalidad materna en el 2014

Notas: *El promedio de estos valores es igual a –4,3, que corresponde al CPAP nacional calculado en el paso 1.
RMM: razón de mortalidad materna; CPAP: cambio porcentual anual promedio
Por extensión, si se consideran los niveles iniciales de la RMM (2014), los valores del CPAP de cada estrato geográfico (cuadro 2) y se utiliza la expresión (2), es posible obtener la meta de RMM que cada departamento del país debería alcanzar en el 2030, tal como se presenta en la segunda columna numérica del cuadro 1.
Desde el paso 4 del algoritmo, a partir de la nueva distribución departamental de la RMM para el 2030, se calculó el valor de la RMM nacional, expresado como el promedio ponderado por el tamaño de la población de nacidos vivos en cada departamento (proyectada para el 2030). Este promedio ponderado representa en términos absolutos la meta nacional, que es igual a 53 muertes maternas por 100.000 nacidos vivos para el 2030. En términos relativos, la meta nacional se expresa como una reducción de 53% de la RMM nacional entre el 2014 y el 2030.
Finalmente, desde el paso 5 del algoritmo, con los valores de la RMM inicial y del año meta correspondientes a los estratos 1 y 4 (es decir, los estratos extremos de la distribución abreviada) se calcularon las respectivas brechas de desigualdad (BA y BR) utilizando las expresiones (4) y (5).
El cuadro 3 resume los valores iniciales, así como las metas conjuntas de reducción del promedio nacional y de reducción de las brechas de desigualdad geográfica (BA y BR) en la razón de mortalidad materna del país para el 2030:
- en términos absolutos, una meta nacional de 53 muertes maternas por 100.000 nacidos vivos para el 2030 o, en términos relativos —y según la expresión (3)—, una reducción de 53,0% en la RMM entre el 2014 y el 2030;
- una meta de reducción de 72,0% en la brecha absoluta de la RMM entre el 2014 y el 2030, y
- una meta de reducción de 47,0% en la brecha relativa de la RMM entre el 2014 y el 2030.
Cuadro 3. Razón de mortalidad materna en Guatemala: promedio nacional y brechas de desigualdad absoluta y relativa en el 2014 y metas para el 2030
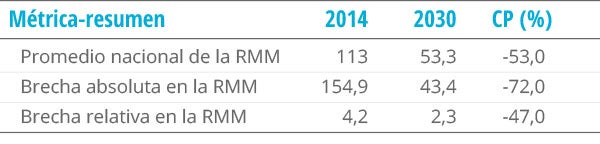
RMM: razón de mortalidad materna; CP: cambio porcentual.
[1] Todas las Mujeres, Todos los Niños. Situación de los determinantes sociales de la salud en Guatemala. Panamá: APR LAC; 2015. Disponible en https://www.everywomaneverychild-lac.org/paises/.


